-
カルバマゼピンの解説
1. 血中モニタリング
抗てんかん薬と使用する場合、血液中の定状状態での薬物濃度を、至適血中濃度( 4~12μg/mL)*1になるように投与量・投与方法を変更し最適な投与計画をはかる。
文献により値が多少異なる場合があります。あるいは4~10㎍/ml(*2)という文献もある
三叉神経痛は、至適血中濃度( 6~8 μg/mL)*2
*1 薬剤師・薬学生のための実践TDMマニュアル 編集:伊賀立二、乾 賢一 株式会社じほう
*2 TDMポケットガイド 編集:宮崎勝巳 ほか 薬局新聞社
2. 中毒発現濃度と症状
8㎍/ml以上 頭痛、嘔気・嘔吐、眼振、傾眠、複視、運動失調、精神運動活性の減少・不安
20㎍/ml以上 痙攣発作の増加、水中毒
中毒症状は、血清中濃度が一般に12μg/mL以上で出現する。カルバマゼピンはノルエピネフリンやセロトニンの再取り込み阻害、およびモノアミンオキシダーゼ阻害〈MAO阻害)作用などにより、中枢神経に作用して濃度に依存して副作用が出現する。
その症状は注意力、集中力、反射運動能力等の低下、眠気、嘔気・嘔吐、眼振、運動神経、精神運動活性の減少等である。
また,急性の肝炎や肝細胞の壊死などを引き起こすことがある。さらに、消化器系副作用としては食欲不振、便秘・下痢、膵炎、口内炎等発現する。
過敏症としては皮膚粘膜眼痘候群、中毒性表皮壊死症、SLE様症状、紅皮症などが発現する。内分泌系副作用として低ナトリウム血症が発現し、その症状としてはめまい、頭痛、傾眠等が出現する。
これはカルバマゼピンが直接的な抗利尿ホルモン(ADH)作用、またはADH刺激作用、およびADHの分泌作用を有し、血清中カルバマゼピン濃度が上昇するとナトリウムの排泄を促進し(水中毒)、低ナトリウム血症を引
き起こしやすくなるためと考えられている。
その他に血清カルシウム濃度低下や甲状腺機能異常による℃値の低下などが出現する。
( 薬剤師・薬学生のための実践TDMマニュアル 編集:伊賀立二、乾 賢一 株式会社じほう より引用 )
3. 投与量の調節
| 血中濃度 | 投与量の調節 |
| 1~4㎍/ml以下 | 5~10mg/Kg増量可能。 てんかん発作が出現する場合増量(長期発作抑制なら、中止あるいは調節必要なし) |
| 4~8 ㎍/ml以下 | 調節必要なし。てんかんが出現する場合5mg/Kg増量可能。(長期発作抑制なら、中止あるいは調節必要なし) |
| 8~12 ㎍/ml | 調節必要なし。てんかん発作が出現する場合、他剤に変更・併用。(長期発作抑制なら、中止あるいは調節必要なし) |
| 12㎍/ml以上 | 5mg/Kg以上減量。副作用の有無に関らず減量。 |
( 薬剤師・薬学生のための実践TDMマニュアル 編集:伊賀立二、乾 賢一 株式会社じほう より引用)
4. カルバマゼピンの血中濃度と薬効
抗てんかん薬の治療濃度範囲の値はそれぞれの抗てんかん薬を単独で服用した時、
70~80%の患者で発作が抑制されるときの濃度範囲であり、すべての患者で発作が完全に抑制されるわけではない。
すなわち、難治性の患者では、より高濃度にする必要があったり他の抗てんかん薬の併用を必要としたりする場合もある。
また、長期にわたって、てんかん発作が抑制されている場合は、治療濃度範囲の下限以下の濃度であっても効果が得られていることが多い。
抗てんかん薬は、連用中に急に投与を中止すると離脱症状が現れ大発作を引き起こすことがあるので徐々に減量する必要がある。
( 薬剤師・薬学生のための実践TDMマニュアル 編集:伊賀立二、乾 賢一 株式会社じほう より引用)
5. カルバマゼピンの薬物解析
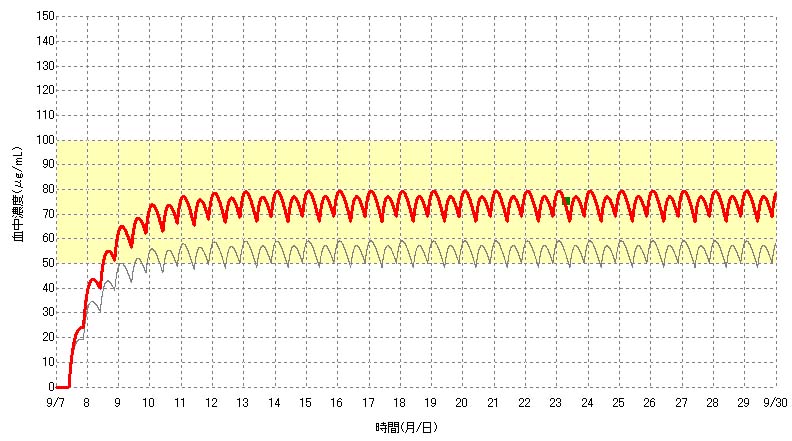
Easy TDMは有効血中濃度である4~12μg/mLに黄色を塗っていますが、グラフスケール ボタンでユーザーが自由に幅を変える事が出来ます。
6. 採血時間は、トラフ(グラフの谷値とも呼ばれる。投与直前値が最も低い谷値になる)時間で採血することが望ましい(いつ採血するか?)
投与開始から2~3週間以内にカルバマゼピンの血中濃度を測定することは、カルバマゼピン濃度と患者の臨床効果を関係づけるうえでは有用かもしれない。
しかし、一度、定常状態に達すれば、カルバマゼピンは半減期が長く、比較的投与間隔が短いため、採血は投与間隔内の任意の時間に行ってよい。カルバマゼピンの吸収は遅く、また変動するため、実際の採血時間は重要でないかもしれない。
しかし、一般的なルールとして患者にとってあまり不都合でなければ、採血は投与直前(トラフ)に行うべきである。
ただし、投与直前の採血は、診療予約のスケジュールと一致しない時間に薬剤を服用している外来患者においては、不都合となることが多いかもしれないので考慮してください。

(重要)そんな場合でも、採血時間(何時何分に採血した)だけは、必ず記録しておいてください。(重要)
また、採血後は速やかに測定を行ってください。測定まで時間がかかる場合には冷所に保管し、当日測定できない場合には凍結保存とします。
ほとんどの薬物は血清あるいは血漿濃度を用いて測定しますが、シクロスポリンは赤血球への薬物分布が多いため全血を用います。
診療報酬との兼ね合いで月一度程度しか測定できないのが実情でしょうが、EasyTDMでは、採血点が多いほど患者個人の解析精度が高くなります。
( ウィンターの臨床薬物動態学の基礎;じほう 、月間薬事 Vol.45 No.9 2003.8 98(1672)、日本TDM学会ホームページ「採血の留意点」 より引用)
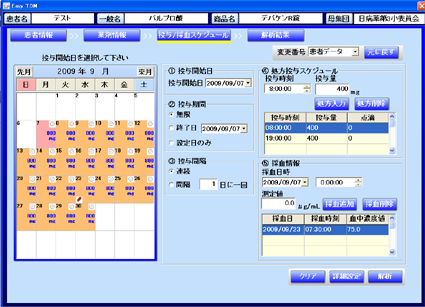
7. 投与スケジュールの入力
入力方法はどの薬剤も全て同じで、投与期間と服用時間・投与量をEasyTDMに入力してください。
8. 薬物動態の特徴についての知識
【カルバマゼピンの特徴】
カルバマゼピンの血薬中濃度の治療域は4~12mg/Lである。ただし、血中濃度が9μg/Lを超える場合には、多くの患者に中毒症状がみられる。このため、多くの臨床医は4~8μg/Lの
値を治療域として使用している。カルバマゼピンに関連した最も一般的な副作用は眼振、運動失調、かすみ目および眠気などの中枢神経系の副作用である。
単回投与試験でのカルバマゼピンの半減期(t、/2)は約30~35時間と推定されているが、定常状態のデータによるとカルバマゼピン単剤治療の患者の半減期は約15時間であり、酵素誘導を起こす他の抗けいれん薬(例:フェノバルビタール、フェニトイン)を投与されている患者では約10時間であることが示されている。
カルバマゼピンは代謝酵素の自己誘導があるため、単回投与試験から得られた薬物動態パラメータを維持投与の計算に用いるべきでない。
【カルバマゼピンの吸収】
カルバマゼピンは脂溶性物質で、胃腸管からの吸収は緩徐でかつ変動が大きい。
血中ピーク濃度は経口服用後約6時間(2~24時間の範囲内)にあらわれる。
カルバマゼピンの生物学的利用率(F)は直接的には測定されていないが70%以上で、100%に近いと推定されている。
Easy TDMでは、生物学的利用率(F)を1.0と仮定している。
【カルバマゼピンの 分布容積(Vd) 】
カルバマゼピンの分布容積(Vd)の第3小委員会の平均は1.61L/kgである。
これらの報告値の範囲は広い(0.8~1.9L/kg)。
この分布容積の変動はおそらく血漿タンパク結合率の変化があることと、分布容積が経口投与のデータからの計算値であることより生じるものであろう。
カルバマゼピンは主にアルブミンやα1-酸性糖タンパクと結合する中性化合物で、α(遊離形分率)は約0.2~0.3である。
カルバマゼピンは比較的高い割合で血漿タンパクと結合するが、血漿との結合特性の変化を調査した臨床研究はきわめて少ない。
このことは、カルバマゼピンが複数の異なる種類の血漿タンパクと結合し、遊離形分率が0.2~0.3であることから、臨床上問題となるにはタンパク結合率がかなり変化するためと思われる。
【カルバマゼピンのクリアランス(CL) 】
カルバマゼピンはほぼ完全に代謝による消失を受け、未変化体の尿中排世率は経口投与量の2%未満である。
しかし、長期に薬物を服用している患者のクリランス値の平均は約0.064L/hr/kgと考えられている。
酵素誘導を起こす他の抗てんかん薬を併用している患者では、クリアランスは約0.1L/hr/kgにまで増加する。
単回投与試験におけるクリアランスは、長期治療を受けている患者で観察される値の1/2~1/3である。
この長期投与時のクリアランスの増加は、カルバマゼピンの代謝酵素の自己誘導(auto-induction)によるものとみられる。
多くの臨床医は、酵素誘導は5~7日で完了するとみなしているが、誘導の大半は最初の1~3日間に起こりうる。
その結果、代謝の自己誘導により定常状態のカルバマゼピン濃度の変化は、維持投与量の増加に相当する変化よりも一般的に小さくなる。
多くの抗けいれん薬と同様に、カルバマゼピンは他の抗けいれん薬の交差誘導(すなわち代謝の増強)を生じさせる。
このため、カルバマゼピンが他の抗けいれん薬の処方に追加されるとき、あるいは他の薬物がカルバマゼピンの処方に追加されるときには、維持投与の継続により治療に適した血漿中濃度が得られることを確かめる目的で血漿中濃度モニタリングを追加して行うと良い。
投与量調整後の定常状態の血漿中濃度が、投与量の変更に比例する濃度以上に大きく上昇したとする報告が一報ある。この報告は、カルバマゼピンが代謝能に限界のある代謝(capacity-limitedmetabolism)を受けている可能性を示唆している。もし、代謝の誘導と同様に代謝のキャパシティーも考慮する必要があるならば、投与量調整の結果を予想することはきわめて難しくなる。
維持投与量の増量には1~2週間の間隔が必要である。
( ウィンターの臨床薬物動態学の基礎;じほう 、月間薬事 Vol.45 No.9 2003.8 98(1672)、日本TDM学会ホームページ「採血の留意点」 より引用)
参考
1) ウィンターの臨床薬物動態学の基礎;じほう
2) 伊賀立二ほか:薬物投与設計のためのTDMの実際薬業時報社